Bugün PRP olarak bilinen kavram hematoloji alanında ilk olarak 1970'li yıllarda ortaya çıkmıştır.Hematologlar, periferik kandaki bazal değerlerin üzerindeki trombosit sayımlarından elde edilen plazmayı tanımlamak amacıyla onlarca yıl önce PRP terimini icat ettiler.On yıldan fazla bir süre sonra PRP, trombosit açısından zengin fibrinin (PRF) bir formu olarak maksillofasiyal cerrahide kullanıldı.Bu PRP türevindeki fibrin içeriği, yapışkan ve homeostatik özellikleri açısından büyük değer taşırken, PRP kalıcı anti-inflamatuar özelliklere sahiptir ve hücre çoğalmasını uyarır.Nihayet 1990'lı yıllarda PRP popüler hale geldi ve sonunda teknoloji diğer tıbbi alanlara da aktarıldı.O zamandan bu yana, bu pozitif biyoloji kapsamlı bir şekilde araştırıldı ve profesyonel sporculardaki çeşitli kas-iskelet sistemi yaralanmalarının tedavisinde uygulandı ve medyanın yaygın ilgisine daha da katkıda bulundu.PRP, ortopedi ve spor hekimliğinde etkili olmasının yanı sıra oftalmoloji, jinekoloji, üroloji ve kardiyoloji, pediatri ve plastik cerrahi alanlarında da kullanılmaktadır.Son yıllarda PRP, cilt ülserlerini, yara izi revizyonunu, doku yenilenmesini, cilt gençleşmesini ve hatta saç dökülmesini tedavi etme potansiyeli nedeniyle dermatologlar tarafından da övülmektedir.
PRP'nin iyileşme ve inflamatuar süreçleri doğrudan manipüle ettiği bilindiği gerçeği göz önüne alındığında, iyileşme kademesinin bir referans olarak tanıtılması gerekir.İyileşme süreci aşağıdaki dört aşamaya ayrılmıştır: hemostaz;iltihaplanma;hücresel ve matriks proliferasyonu ve son olarak yaranın yeniden şekillenmesi.
1. Doku İyileşmesi
Trombosit agregasyonuna, pıhtı oluşumuna ve geçici bir hücre dışı matrisin (ECM) gelişmesine yol açan bir doku iyileştirme kaskadı etkinleştirilir. Trombositler daha sonra açığa çıkan kolajen ve ECM proteinlerine yapışarak, Salınımında α-granüllerin varlığını tetikler. Biyoaktif Moleküller: Trombositler, büyüme faktörleri, kemokinler ve sitokinlerin yanı sıra prostaglandinler, prostatik siklin, histamin, tromboksan, serotonin ve bradikinin gibi proinflamatuar aracılar dahil olmak üzere çeşitli biyoaktif moleküller içerir.
İyileşme sürecinin son aşaması yaranın yeniden şekillenmesine bağlıdır.Anabolik ve katabolik tepkiler arasında bir denge kurmak için doku yeniden yapılanması sıkı bir şekilde düzenlenir.Bu aşamada, trombosit türevi büyüme faktörü (PDGF), dönüştürücü büyüme faktörü (TGF-β) ve fibronektin, fibroblastların çoğalmasını ve göçünü ve ayrıca ECM bileşenlerinin sentezini uyarır.Bununla birlikte, yara olgunlaşmasının zamanlaması büyük ölçüde yaranın şiddetine, bireysel özelliklere ve yaralanan dokunun spesifik iyileşme kapasitesine bağlıdır ve doku iskemi, hipoksi, enfeksiyon gibi bazı patofizyolojik ve metabolik faktörler iyileşme sürecini etkileyebilir. Büyüme faktörü dengesizlikleri ve hatta metabolik sendromla ilişkili hastalıklar.
İyileşme sürecine müdahale eden proinflamatuar bir mikro ortam.İşleri daha da karmaşık hale getiren şey, büyüme faktörünün (GF) doğal etkisini engelleyen yüksek proteaz aktivitesinin de bulunmasıdır.PRP, mitojenik, anjiyojenik ve kemotaktik özelliklere sahip olmasının yanı sıra, alevlenen inflamasyonu kontrol ederek ve anabolik uyarılar oluşturarak iltihaplı dokulardaki zararlı etkileri ortadan kaldırabilen biyomoleküller olan birçok büyüme faktörü açısından da zengin bir kaynaktır.Bu özellikler göz önüne alındığında, araştırmacılar çeşitli karmaşık yaralanmaların tedavisinde büyük potansiyel bulabilirler.
2. Sitokin
PRP'deki sitokinler doku onarım süreçlerini manipüle etmede ve inflamatuar hasarı düzenlemede anahtar rol oynar.Anti-inflamatuar sitokinler, esas olarak aktive edilmiş makrofajlar tarafından indüklenen, pro-inflamatuar sitokin yanıtlarına aracılık eden geniş bir biyokimyasal molekül spektrumudur.Anti-inflamatuar sitokinler, inflamasyonu modüle etmek için spesifik sitokin inhibitörleri ve çözünür sitokin reseptörleri ile etkileşime girer.İnterlökin (IL)-1 reseptör antagonistleri, IL-4, IL-10, IL-11 ve IL-13, ana anti-inflamatuar sitokinler olarak sınıflandırılır.Yaranın türüne bağlı olarak interferon, lösemi inhibitör faktör, TGF-β ve IL-6 gibi bazı sitokinler pro- veya anti-inflamatuar etkiler sergileyebilir.TNF-α, IL1 ve IL-18, diğer proteinlerin proinflamatuar etkilerini inhibe edebilen belirli sitokin reseptörlerine sahiptir [37].IL-10, en güçlü anti-inflamatuar sitokinlerden biridir; IL-1, IL-6 ve TNF-a gibi pro-inflamatuar sitokinleri aşağı doğru düzenleyebilir ve anti-inflamatuar sitokinleri yukarı doğru düzenleyebilir.Bu karşı düzenleyici mekanizmalar, proinflamatuar sitokinlerin üretiminde ve fonksiyonunda kritik roller oynar.Ek olarak belirli sitokinler, doku onarımı için kritik olan fibroblastları uyaran spesifik sinyal yanıtlarını tetikleyebilir.İnflamatuar sitokinler TGFβ1, IL-1β, IL-6, IL-13 ve IL-33, fibroblastları miyofibroblastlara farklılaşmaları ve ECM'yi iyileştirmeleri için uyarır [38].Buna karşılık, fibroblastlar sitokinler TGF-β, IL-1β, IL-33, CXC ve CC kemokinlerini salgılar; bunlar, makrofajlar gibi bağışıklık hücrelerini aktive ederek ve toplayarak pro-inflamatuar yanıtları teşvik eder.Bu inflamatuar hücrelerin yara bölgesinde, öncelikle yaranın temizlenmesini ve ayrıca yeni dokunun yeniden şekillenmesi için gerekli olan kemokinlerin, metabolitlerin ve büyüme faktörlerinin biyosentezini teşvik ederek birçok rolü vardır.Bu nedenle, PRP'de bulunan sitokinler, hücre tipi aracılı bağışıklık tepkilerinin uyarılmasında, inflamatuar fazın çözülmesini yönlendirmede önemli bir rol oynar.Aslında, bazı araştırmacılar bu süreci "rejeneratif inflamasyon" olarak adlandırmış; bu da, inflamatuar sinyallerin hücresel uyarıları teşvik ettiği epigenetik mekanizmalar göz önüne alındığında, hastanın huzursuzluğuna rağmen, inflamatuar fazın, doku onarım sürecinin başarılı bir sonuca ulaşması için gerekli kritik bir adım olduğunu öne sürmektedir. esneklik.
3. Fibrin
Trombositler, fibrinolitik sistemle ilgili, fibrinolitik yanıtı artırabilecek veya azaltabilecek çeşitli faktörler taşır.Hematolojik bileşenlerin ve trombosit fonksiyonunun pıhtı bozulmasındaki zamansal ilişkisi ve göreceli katkısı, toplumda kapsamlı tartışmaya değer bir konu olmaya devam etmektedir.Literatürde yalnızca iyileşme sürecini etkileme yetenekleriyle bilinen trombositlere odaklanan birçok çalışma bulunmaktadır.Çok sayıda göze çarpan çalışmaya rağmen, pıhtılaşma faktörleri ve fibrinolitik sistem gibi diğer hematolojik bileşenlerin de etkili yara onarımına önemli katkılarda bulunduğu bulunmuştur.Tanım gereği fibrinoliz, fibrinin parçalanmasını kolaylaştırmak için belirli enzimlerin aktivasyonuna dayanan karmaşık bir biyolojik süreçtir.Diğer yazarlar, fibrinolitik yanıtın, fibrin bozunma ürünlerinin (fdp) aslında yara iyileşmesi için gerekli olan, fibrin birikmesinden ve anjiyogenezden uzaklaştırılmasından önceki önemli biyolojik olayların bir dizisi olan doku onarımını uyarmaktan sorumlu moleküler ajanlar olabileceğini öne sürmüştür.Yaralanma sonrasında pıhtı oluşumu, dokuyu kan kaybından ve mikrobiyal ajanların istilasından koruyan koruyucu bir tabaka görevi görür ve aynı zamanda onarım sırasında hücrelerin göç edebileceği geçici bir matris sağlar.Pıhtı, fibrinojenin serin proteazlar tarafından bölünmesi ve çapraz bağlı fibrin lifli ağda trombositlerin birikmesi nedeniyle oluşur.Bu reaksiyon, kan pıhtısı oluşumundaki ana olay olan fibrin monomerlerinin polimerizasyonunu başlatır.Pıhtılar ayrıca aktive edilmiş trombositlerin degranülasyonu üzerine salınan sitokinler ve büyüme faktörleri için rezervuar görevi görebilir.Fibrinolitik sistem, plazmin tarafından sıkı bir şekilde düzenlenir ve hücre göçünü, büyüme faktörünün biyoyararlanımını ve doku iltihabı ve rejenerasyonunda rol oynayan diğer proteaz sistemlerinin düzenlenmesini teşvik etmede önemli bir rol oynar.Fibrinolizdeki ürokinaz plazminojen aktivatör reseptörü (uPAR) ve plazminojen aktivatör inhibitörü-1 (PAI-1) gibi anahtar bileşenlerin, başarılı yara iyileşmesi için gerekli olan özel bir hücre türü olan mezenkimal kök hücrelerde (MSC'ler) eksprese edildiği bilinmektedir.
4. Hücre Göçü
uPA-uPAR ilişkisi yoluyla plazminojenin aktivasyonu, hücre dışı proteolizi arttırdığı için inflamatuar hücre göçünü destekleyen bir süreçtir.uPAR, transmembran ve hücre içi alanlara sahip olmadığından, protein, hücre göçünü düzenlemek için integrinler ve vitreinler gibi yardımcı reseptörlere ihtiyaç duyar.Ayrıca, uPA-uPAR bağlanması, uPAR'ın vitröz konneksinler ve integrinler için artan afinitesiyle sonuçlandı ve hücre yapışmasını teşvik etti.Plazminojen aktivatör inhibitörü-1 (PAI-1), hücre yüzeyindeki uPA-upar-integrin kompleksinin uPA'sına bağlandığında, upar-vitrein ve integrin'i yok ederek hücreleri ayırır. Cam voksellerin etkileşimi.
Rejeneratif tıp kapsamında mezenkimal kök hücreler, ciddi organ hasarı durumunda kemik iliğinden mobilize edilir ve bu nedenle çoklu kırığı olan hastaların dolaşımında bulunabilir.Bununla birlikte, son dönem böbrek yetmezliği, son dönem karaciğer yetmezliği veya kalp nakli sonrası reddin başlaması gibi bazı durumlarda bu hücreler kanda tespit edilemeyebilir [66].İlginç bir şekilde, insan kemik iliğinden türetilen bu mezenkimal (stromal) progenitör hücreler, sağlıklı bireylerin kanında tespit edilememektedir [67].Kemik iliği mezenkimal kök hücre mobilizasyonunda uPAR'ın, hematopoietik kök hücre (HSC) mobilizasyonunda meydana gelene benzer şekilde bir rolü daha önce önerilmiştir.Varabaneni ve ark.Sonuçlar, uPAR eksikliği olan farelerde granülosit koloni uyarıcı faktör kullanımının MSC'lerin başarısızlığına neden olduğunu ve fibrinolitik sistemin hücre göçünde destekleyici rolünü bir kez daha güçlendirdiğini gösterdi.Diğer çalışmalar ayrıca glikosilfosfatidilinositol bağlantılı uPA reseptörlerinin, aşağıdaki gibi belirli hücre içi sinyal yollarını aktive ederek yapışmayı, göçü, proliferasyonu ve farklılaşmayı düzenlediğini göstermiştir: hayatta kalma yanlısı fosfatidilinositol 4,5-bisfosfat 3-kinaz/Akt ve ERK1/2 sinyal yolları ve yapışma kinazı (FAK).
MSC'lerin yara iyileşmesi bağlamında daha fazla önem taşıdığı ortaya çıkmıştır.Örneğin, plazminojen eksikliği olan fareler, yara iyileşmesi olaylarında ciddi gecikmeler gösterdi; bu, plazminin bu süreçte kritik bir rol oynadığını ortaya koyuyor.İnsanlarda plazmin kaybı yara iyileşmesinde komplikasyonlara da yol açabilir.Kan akışının bozulması doku yenilenmesini önemli ölçüde engelleyebilir, bu da bu yenilenme süreçlerinin diyabetik hastalarda neden daha zorlayıcı olduğunu açıklar.
5. Monositler ve Rejenerasyon Sistemleri
Literatürde monositlerin yara iyileşmesindeki rolü hakkında pek çok tartışma bulunmaktadır.Makrofajlar esas olarak kan monositlerinden türetilir ve rejeneratif tıpta önemli bir rol oynarlar [81].Nötrofiller IL-4, IL-1, IL-6 ve TNF-a salgıladığından, bu hücreler tipik olarak yaralanmadan yaklaşık 24-48 saat sonra yara bölgesine nüfuz eder.Trombositler, monositlerin toplanmasını ve bunların makrofajlara ve dendritik hücrelere farklılaşmasını destekleyen iki kemokin olan trombin ve trombosit faktör 4'ü (PF4) salgılar.Makrofajların çarpıcı bir özelliği, plastiklikleri, yani fenotipleri değiştirme ve yara mikroçevresindeki farklı biyokimyasal uyaranlara yanıt olarak daha sonra farklı işlevler sergileyen endotelyal hücreler gibi diğer hücre tiplerine transdiferansiyasyon yetenekleridir.Enflamatuar hücreler, uyaranın kaynağı olan lokal moleküler sinyale bağlı olarak M1 veya M2 olmak üzere iki ana fenotipi eksprese eder.M1 makrofajları mikrobiyal ajanlar tarafından indüklenir ve dolayısıyla daha fazla proinflamatuar etkiye sahiptir.Buna karşılık, M2 makrofajları tipik olarak tip 2 yanıtla üretilir ve tipik olarak IL-4, IL-5, IL-9 ve IL-13'teki artışlarla karakterize edilen anti-inflamatuar özelliklere sahiptir.Ayrıca büyüme faktörlerinin üretimi yoluyla doku onarımında da rol oynar.M1'den M2 izoformlarına geçiş, büyük ölçüde M1 makrofajlarının nötrofil apoptozunu tetiklediği ve bu hücrelerin temizlenmesini başlattığı yara iyileşmesinin sonraki aşamaları tarafından yönlendirilir.Nötrofillerin fagositozu, sitokin üretiminin durdurulduğu, makrofajların polarize edildiği ve TGF-β1'in salındığı bir olaylar zincirini aktive eder.Bu büyüme faktörü, miyofibroblast farklılaşmasının ve yara kontraksiyonunun önemli bir düzenleyicisidir ve inflamasyonun çözülmesine ve iyileşme kaskadında proliferatif fazın başlatılmasına izin verir [57].Hücresel süreçlerde yer alan diğer bir yüksek derecede ilişkili protein serindir (SG).Bu hematopoietik hücre tarafından salgılanan granülanın, salgılanan proteinlerin mast hücreleri, nötrofiller ve sitotoksik T lenfositleri gibi spesifik bağışıklık hücrelerinde depolanması için gerekli olduğu bulunmuştur.Hematopoietik olmayan birçok hücre de serotonin sentezlerken, tüm inflamatuar hücreler bu proteinden büyük miktarlarda üretir ve bunu proteazlar, sitokinler, kemokinler ve büyüme faktörü dahil olmak üzere diğer inflamatuar medyatörlerle daha fazla etkileşime girmek için granüller halinde depolar.SG'deki negatif yüklü glikozaminoglikan (GAG) zincirleri, hücre, protein ve GAG zincirine özgü bir şekilde büyük ölçüde yüklü granül bileşenlerine bağlanıp bunların depolanmasını kolaylaştırabildikleri için salgı granül homeostazisi için kritik öneme sahip gibi görünmektedir.PRP'ye katılımlarıyla ilgili olarak Woulfe ve meslektaşları daha önce SG eksikliğinin değişen trombosit morfolojisiyle güçlü bir şekilde ilişkili olduğunu göstermişti;trombositlerde trombosit faktörü 4, beta-tromglobulin ve PDGF depolanmasındaki kusurlar;in vitro zayıf trombosit agregasyonu ve sekresyonu ve in vivo tromboz kusurları oluşturur.Araştırmacılar bu nedenle bu proteoglikanın trombozun ana düzenleyicisi olduğu sonucuna vardı.
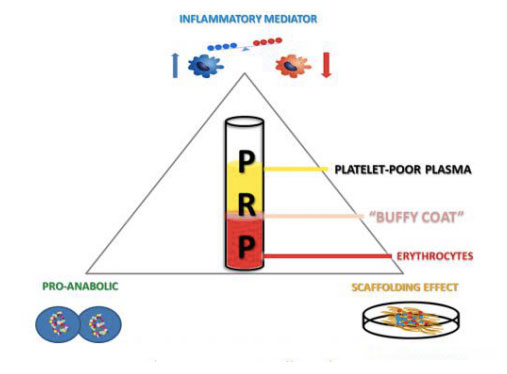
Trombosit açısından zengin ürünler, bir kişinin tam kanının toplanıp santrifüj edilmesi, karışımın plazma, trombositler, lökositler ve lökositler içeren farklı katmanlara ayrılmasıyla elde edilebilir.Trombosit konsantrasyonları bazal değerlerden yüksek olduğunda, minimal yan etkilerle kemik ve yumuşak doku büyümesi hızlandırılabilir.Otolog PRP ürünlerinin uygulanması, çeşitli doku yaralanmalarının uyarılması ve iyileşmesinde umut verici sonuçlar göstermeye devam eden nispeten yeni bir biyoteknolojidir.Bu alternatif terapötik yaklaşımın etkinliği, fizyolojik yara iyileşmesi ve doku onarımı süreçlerini taklit eden ve destekleyen çok çeşitli büyüme faktörleri ve proteinlerin topikal olarak verilmesine bağlanabilir.Ayrıca fibrinolitik sistemin genel doku onarımı üzerinde önemli bir etkisi olduğu açıktır.Enflamatuar hücrelerin ve mezenkimal kök hücrelerin hücresel alımını değiştirme yeteneğine ek olarak, yara iyileşme bölgelerinde ve kemik, kıkırdak ve kas dahil mezodermal dokuların yenilenmesi sırasında proteolitik aktiviteyi modüle eder ve bu nedenle kas-iskelet sistemi ilacı bileşeninde anahtardır.
İyileşmeyi hızlandırmak, tıp alanındaki birçok profesyonel tarafından oldukça aranan bir hedeftir ve PRP, rejeneratif olayların uyarılması ve iyi koordine edilmiş tandeminde umut verici gelişmeler sunmaya devam eden pozitif bir biyolojik aracı temsil eder.Bununla birlikte, bu terapötik araç karmaşık olmaya devam ettiğinden, özellikle de sayısız biyoaktif faktörü ve bunların çeşitli etkileşim mekanizmalarını ve sinyal etkilerini serbest bıraktığından, daha ileri çalışmalara ihtiyaç vardır.
(Bu makalenin içeriği yeniden basılmıştır ve bu makalede yer alan içeriklerin doğruluğu, güvenilirliği veya eksiksizliği konusunda açık veya zımni herhangi bir garanti vermiyoruz ve bu makaledeki görüşlerden sorumlu değiliz, lütfen anlayın.)
Gönderim zamanı: Temmuz-19-2022